Profilaxia de úlcera de estresse deve ser indicada apenas em pacientes com alto risco de sangramento clinicamente significativo. Entenda quando usar IBP e quando desprescrever no plantão.
Não raramente, quando estou passando visita na enfermaria, na sala vermelha ou mesmo dentro da UTI, me deparo com uma cena que se repete quase de forma automática: praticamente todos os pacientes estão usando inibidor de bomba de prótons venoso. Parece um reflexo condicionado. O paciente entrou no hospital, abriu uma internação, às vezes está apenas em observação aguardando um resultado banal, e lá está ele: omeprazol 40 mg EV pela manhã, salvo em atalho rápido da prescrição.
Isso virou hábito. Mas esse hábito não é sinônimo de boa medicina.

Bastou abrir a AIH e, magicamente, o estômago do paciente virou um campo de lava. Ainda bem que existe omeprazol venoso para conter esse fenômeno fisiopatológico tão… hospitalar.
VEJA AQUI MAIS SOBRE A POSTAGEM NO INSTAGRAM
Quando a gente olha com mais atenção, percebe que menos de 10% desses pacientes realmente se beneficiariam da profilaxia farmacológica de úlcera de estresse. Para o restante, o que sobra é aumento de custo hospitalar e risco adicional de internação. E não, inibidor de bomba de prótons não é inócuo, por mais que muita gente ainda trate como se “ bem não fizer, mal também não faz”.
IBP aumenta risco de pneumonia associada à ventilação mecânica, aumenta risco de infecção por Clostridioides difficile e, quando mantido de forma acrítica após a alta, associa-se a desfechos piores a médio e longo prazo. Portanto, a decisão não pode ser automática. Precisa ser criteriosa.
E a primeira pergunta que eu sempre faço aos meus estudantes é simples:
o que exatamente eu estou tentando prevenir quando prescrevo um IBP?
VEJA MAIS:
• Contrastes iodados modernos: a medicina saiu da barbárie osmótica e entrou na era do contraste civilizado
• Indicações de vasopressina no choque séptico: quando iniciar e como conduzir na prática da emergência
• Ventilação Não Invasiva (VNI): quando funciona, quando falha e quando está contraindicada
• Metas de oxigenação em pacientes críticos: por que “quanto mais, melhor” é um mito
• Torsades de Pointes: causas, diagnóstico e tratamento da arritmia do QT longo
• Intubação orotraqueal passo a passo: como fazer na prática real da emergência
• Glasgow ≤ 8 é igual a Intubação? Nem Sempre.
Profilaxia de úlcera de estresse não é prevenção de úlcera
Aqui está uma confusão clássica. A úlcera de estresse é extremamente frequente em pacientes hospitalizados, especialmente nos críticos. Ela surge a partir de um desequilíbrio entre fatores protetores e fatores lesivos da mucosa gastrointestinal, muito comum em estados de hipoperfusão, inflamação sistêmica, uso de drogas vasoativas e ventilação mecânica.
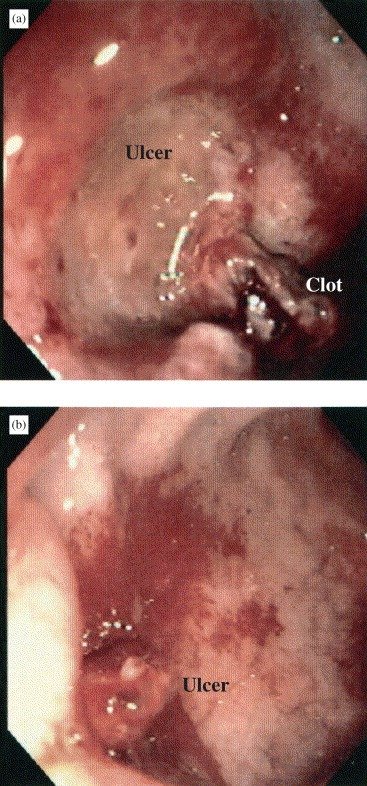
Imagem endoscópica de úlcera de estresse em paciente crítico em UTI. Aqui não se trata de ‘ácido em excesso’, mas de um desequilíbrio profundo entre fatores protetores e agressores da mucosa gastrointestinal, típico do estado crítico. Em alguns casos, como este, a lesão evolui para sangramento gastrointestinal clinicamente significativo, o verdadeiro desfecho que importa, e não a simples presença da úlcera.
Se você fizer uma endoscopia em pacientes críticos de UTI, 70% a 90% deles terão erosões ou úlceras superficiais da mucosa gástrica. Isso é quase regra, não exceção.
Mas aqui vem o ponto-chave que muda completamente a conduta: a imensa maioria dessas úlceras nunca vai sangrar de forma clinicamente relevante.
E se não vai sangrar, não muda desfecho. Não aumenta a mortalidade. Não exige intervenção. Muitas desaparecem espontaneamente à medida que o paciente melhora.
Portanto, o objetivo da profilaxia não é evitar a formação de úlcera, porque isso é praticamente inevitável em pacientes críticos. O objetivo real é prevenir sangramento gastrointestinal clinicamente significativo.
VEJA MAIS:
• Síndrome do Homem Vermelho por vancomicina: uma reação de infusão, não uma alergia verdadeira
• Soro Ringer Lactato na hipercalemia: o mito, a fisiologia e a verdade clínica
• Nitroprussiato não exige acesso central: exige cérebro, vigilância e responsabilidade clínica
• Profilaxia de úlcera de estresse: quando o omeprazol ajuda e quando só atrapalha
• AVC isquêmico extenso da artéria cerebral média: quando a clínica antecede a tomografia
• PEEP na SDRA: quando ela salva o pulmão e quando ela derruba o paciente
O que é sangramento gastrointestinal clinicamente significativo?
Isso é fundamental para entender por que a profilaxia não deve ser banalizada.
Sangramento clinicamente significativo não é teste de guáiaco positivo isolado, nem sangue residual no aspirado gástrico sem repercussão, nem queda de 1 ponto na Hb seriada. Ele é definido como hemorragia digestiva associada a pelo menos um dos seguintes:
- Instabilidade hemodinâmica
- Queda significativa de hemoglobina
- Necessidade de transfusão
- Necessidade de intervenção endoscópica ou cirúrgica
- Uso de droga vasoativa relacionado ao sangramento
E aqui está o dado que derruba a prescrição indiscriminada:
– apenas 0,6% a 2,8% dos pacientes críticos de UTI evoluíram com sangramento clinicamente significativo.
– Em pacientes hospitalizados fora da UTI, esse número cai para menos de 0,5%.
Ou seja, apesar de quase todos terem erosões gástricas, quase ninguém sangra de verdade.
ACESSE A PÁGINA PRINCIPAL DO SITE
Quem realmente precisa de profilaxia de úlcera de estresse?
As diretrizes mais robustas, especialmente da Society of Critical Care Medicine, são extremamente claras nesse ponto.
Existem dois fatores de risco maiores independentes, que concentram a maior parte do risco nos estudos clássicos e contemporâneos:
Ventilação mecânica por ≥ 48 horas
Coagulopatia significativa
Coagulopatia aqui não é “INR um pouquinho alterado”. Estamos falando de:
- Plaquetas < 50.000/mm³
- INR > 1,5–2,5 (dependendo da diretriz)
- TTPA > 2 vezes o controle
Se o paciente tem um desses fatores, a profilaxia está indicada.
Algumas diretrizes incluem outros fatores como risco elevado, como:
- Queimaduras extensas
- Politrauma com TCE grave
- Choque séptico com altas doses de aminas
Outras classificam esses como fatores intermediários. A diferença conceitual existe, mas na prática o raciocínio é o mesmo: quanto mais grave o paciente, maior o risco.
E os fatores de risco “menores”?
Aqui mora outro erro comum. Fatores de risco menores isoladamente não indicam profilaxia. Ela só passa a fazer sentido quando dois ou mais estão presentes, como por exemplo:
- Sepse ou choque séptico
- Insuficiência renal aguda (especialmente com terapia renal substitutiva)
- Insuficiência hepática
- Uso concomitante de AINE
- Anticoagulação terapêutica
- História recente de úlcera ou sangramento digestivo
Fora desse contexto, não há benefício clínico.
Paciente clínico estável, em enfermaria, alimentando-se por via oral, sem ventilação mecânica, sem coagulopatia?
Profilaxia é inadequada.
Entrar no hospital não é fator de risco para sangramento digestivo.
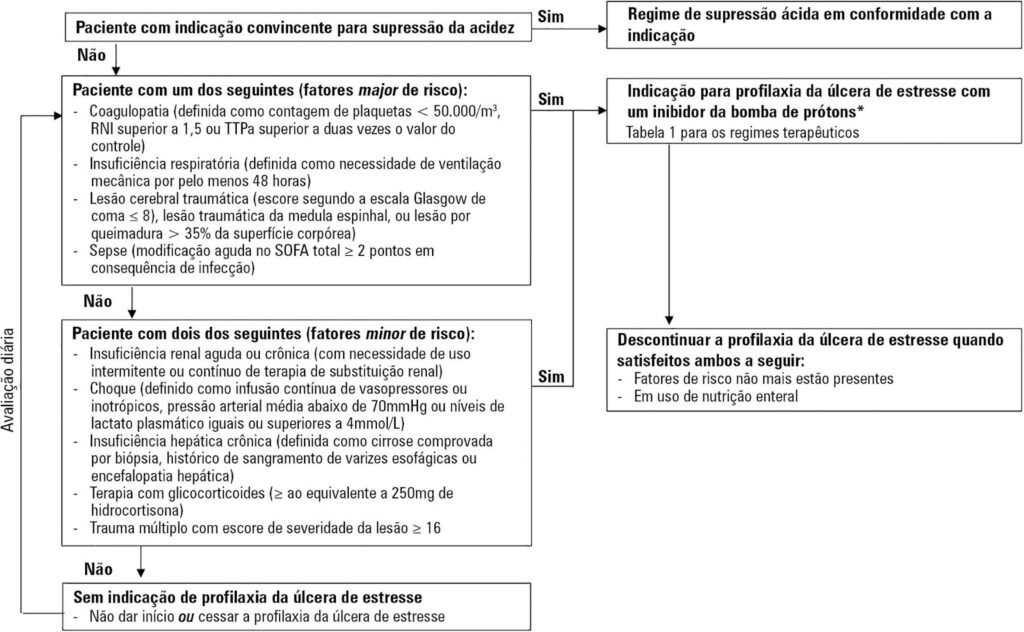
Fluxograma de decisão proposto nas diretrizes da Sociedade Portuguesa de Cuidados Intensivos para profilaxia da úlcera de estresse. A lógica é simples e clínica: identificar fatores de risco maiores ou a combinação de fatores menores, indicar quando há real benefício e suspender assim que o risco desaparece e a nutrição enteral está estabelecida. Não é prescrição automática, é decisão baseada em risco.
IBP ou bloqueador H2: tanto faz?
Revisões sistemáticas mostram que IBP e bloqueadores H2 têm eficácia semelhante na prevenção de sangramento clinicamente significativo. Os IBPs reduzem mais sangramentos endoscópicos, mas não reduzem mortalidade.
E pagam um preço:
- Maior risco de pneumonia associada à ventilação mecânica
- Maior risco de infecção por Clostridioides difficile
Por isso, a escolha precisa ser individualizada, não protocolar.
As doses mais usadas são:
- Omeprazol 20–40 mg/dia
- Pantoprazol 40 mg/dia
- Famotidina 20 mg VO 12/12h
Via endovenosa é melhor? Não.
Esse é outro mito persistente no hospital.
Não existe superioridade da via endovenosa quando o trato gastrointestinal está funcionando.
Se o paciente está:
- Hemodinamicamente estável
- Sem íleo paralítico
- Recebendo dieta oral ou enteral
A via oral ou enteral é suficiente, e preferível. Usar IBP EV em paciente alimentado é excesso terapêutico, sem ganho clínico e com custo muito maior.
A via EV só faz sentido quando:
- Há íleo paralítico
- Instabilidade hemodinâmica grave
- Impossibilidade de uso oral ou enteral
Inibidores de bomba de próton são medicações de primeira linha para profilaxia de sangramento gastrointestinal clinicamente significativo quando bem indicados. Podem ser utilizados tanto por via oral quanto por via endovenosa, sem diferença de eficácia em pacientes com trato gastrointestinal funcionante. A escolha da via não é hierarquia terapêutica, é contexto clínico.
Nutrição enteral precoce: o verdadeiro “protetor gástrico”
Aqui está um ponto frequentemente negligenciado.
A nutrição enteral precoce:
- Mantém a integridade da mucosa
- Reduz acidose luminal
- Diminui risco de sangramento clinicamente significativo
Em muitos pacientes estáveis, apenas iniciar dieta precocemente já torna desnecessária a profilaxia farmacológica. Enquanto isso, vemos pacientes em jejum prolongado “por precaução” e IBP sendo usado como muleta terapêutica.
O verdadeiro erro: não desprescrever
Talvez o maior problema não seja iniciar, mas não parar. IBP iniciado sem critério frequentemente:
- É mantido durante toda a internação
- Vai para a alta sem indicação
- Segue sendo usado por meses ou anos
Estudos recentes mostram associação entre uso inadequado de IBP após alta e maior risco de hospitalização e mortalidade a médio prazo.
Por isso, repito sempre na visita: não tenha medo de desprescrever quando não houver sentido.
Conclusão prática: o que eu faço no plantão?
Depois de ler isso, o raciocínio no plantão fica simples:
- Não prescreva IBP automaticamente
- Pergunte se o paciente tem fator de risco real para sangramento clinicamente significativo
- Ventilação mecânica ≥ 48h ou coagulopatia? Indique
- Fora disso, seja criterioso
- Prefira via oral ou enteral quando possível
- Valorize nutrição enteral precoce
- E, principalmente, revise a prescrição diariamente
Profilaxia de úlcera de estresse não é rotina. É decisão clínica baseada em risco real.
Quer aprofundar esse tipo de raciocínio que muda conduta no plantão?
Acesse a área Tera Emergência no app TeraQuiz e treine decisões reais de emergência e UTI, do jeito que elas acontecem na vida real.