Você está de plantão, mais um turno puxado na sala vermelha. Monitores apitando, maca entrando, gente correndo. E no meio desse caos controlado, entra ele. Rosto conhecido. Alcoólatra crônico, desnutrido, olhos fundos de quem já viu muito. Mais de 20 entradas no PS. Da última alta faz só 14 dias, e segundo a família, desde então ele não largou a garrafa nem por um minuto.
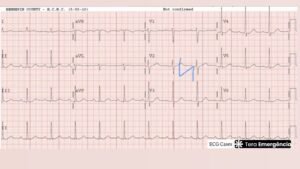
Chega nauseado, vomitando, ligeiramente hipotenso, diaforético. Pressão de 86 X 54 mmHg. A equipe decide fazer um ECG para investigar um possível choque cardiogênico. No traçado, o que salta à vista é um infra-ST em V2, V3 e V4.
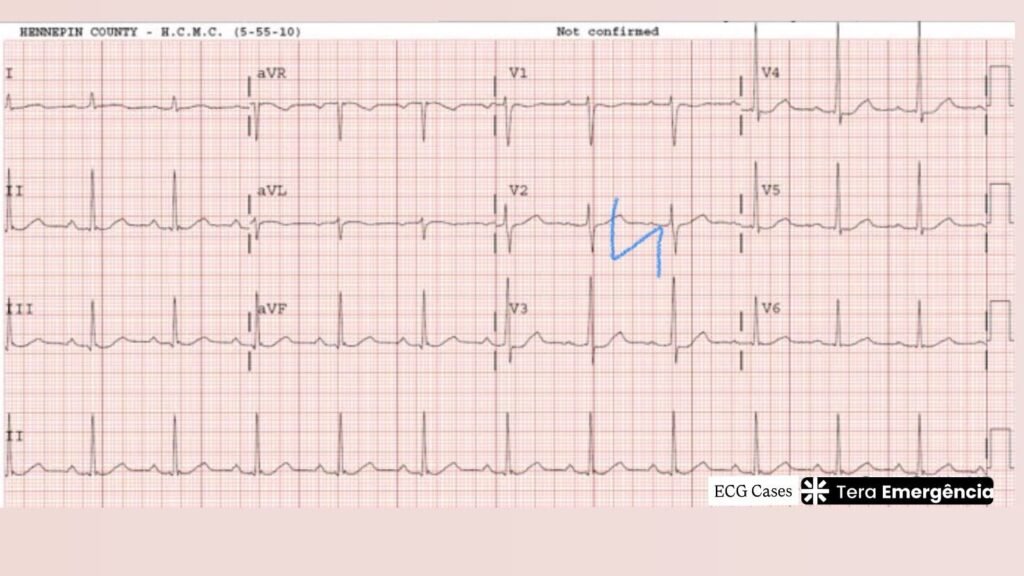
ECG com ritmo sinusal, frequência de 71 bpm, PR prolongado (224 ms), QTc limítrofe alto (461 ms) e discreta depressão do ST em V4-V6. Em paciente com intoxicação alcoólica, o principal diagnóstico diferencial é hipocalemia.
Começa o corre, soro fisiológico para expandir volume, mas algo está estranho. O paciente estabiliza a pressão rapidamente após hidratação. Quando acorda, começa a agitação. Fala desconexa, delírios, inquietação psicomotora. Delírio alcoólico, certo? Um dos plantonistas, bem-intencionado, prescreve 10 mg de haloperidol IM. E é aí que tudo muda. No monitor, você vê surgir uma taquiarritmia bizarra. O eixo do QRS muda progressivamente, como se estivesse girando em torno da linha isoelétrica. Aquilo não é uma TV comum. É um Torsades de Pointes. E nesse momento, você se pergunta: como foi que a gente chegou aqui?
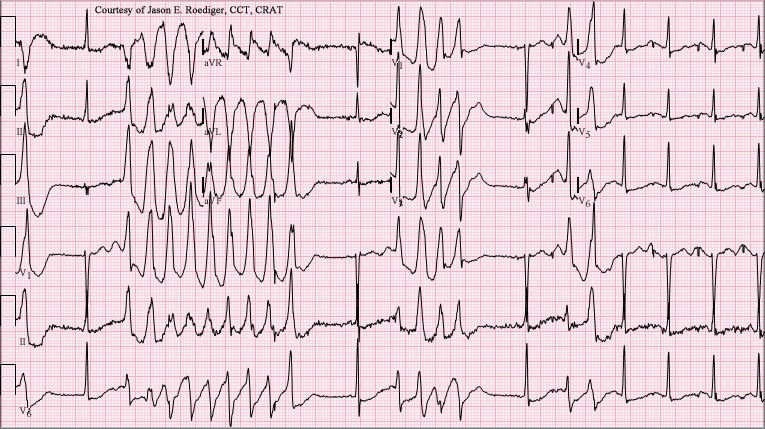
Mulher com Torsades de pointes desencadeado por hipocalemia e hipomagnesemia graves.
A resposta está na atenção aos detalhes. Aquele infra-ST no ECG, que pareceu um SCA, era, na verdade, um sinal indireto de hipocalemia, quando o laboratório chegou você se vê diante de um K+ de 2,5 mEq/L e um Mg2+ de 1.4. Um pseudo-infarto. E você, TeraDoc, sabe que a hipocalemia pode dar essa alteração, especialmente nas precordiais. O erro foi não perceber que havia algo maior acontecendo: um QT prolongado, escondido ali no traçado, esperando o estopim.
VEJA MAIS:
• Contrastes iodados modernos: a medicina saiu da barbárie osmótica e entrou na era do contraste civilizado
• Indicações de vasopressina no choque séptico: quando iniciar e como conduzir na prática da emergência
• Ventilação Não Invasiva (VNI): quando funciona, quando falha e quando está contraindicada
• Metas de oxigenação em pacientes críticos: por que “quanto mais, melhor” é um mito
• Torsades de Pointes: causas, diagnóstico e tratamento da arritmia do QT longo
• Intubação orotraqueal passo a passo: como fazer na prática real da emergência
• Glasgow ≤ 8 é igual a Intubação? Nem Sempre.
E esse QT longo, você sabe, é o terreno fértil para o Torsades. O intervalo QT representa o tempo entre o início do QRS e o fim da onda T (ou U, se houver), ou seja, da despolarização até a repolarização ventricular. Quando esse intervalo se prolonga, a repolarização fica vulnerável a desencadear extra-sístoles precoces, que podem deflagrar arritmias graves. A medição correta e a correção para a FC (QTc) são cruciais. Em homens, um QTc acima de 450 ms já é considerado prolongado; em mulheres, acima de 470 ms.
O Torsades de Pointes é um tipo de taquicardia ventricular polimórfica. E polimórfica por quê? Porque os QRS variam em forma e amplitude, de forma cíclica, gerando o padrão clássico de torção dos complexos ao redor da linha isoelétrica. Isso ocorre tipicamente em pacientes com QT longo, seja congênito, seja adquirido. E no nosso caso, claramente adquirido.
Você lembra que causas adquiridas de QT longo incluem:
- Uso de medicamentos como sotalol, quinidina, cisaprida, haloperidol e outros antipsicóticos.
- Distúrbios eletrolíticos como hipocalemia, hipomagnesemia e, menos frequentemente, hipocalcemia.
Nosso paciente tem tudo isso. Hipocalemia grave, também hipomagnesemia, uso de haloperidol em dose alta e de forma parenteral. É como jogar gasolina num terreno já cheio de faíscas.
A sintomatologia do Torsades é variada. Pode ser assintomático, com episódios autolimitados, ou se manifestar com palpitações, lipotímia, síncope, até parada cardiorrespiratória. A gravidade depende da duração da arritmia e da capacidade do coração de manter débito. E o tratamento, TeraDoc? É aqui que sua ação decide tudo.
VEJA MAIS:
• Síndrome do Homem Vermelho por vancomicina: uma reação de infusão, não uma alergia verdadeira
• Soro Ringer Lactato na hipercalemia: o mito, a fisiologia e a verdade clínica
• Nitroprussiato não exige acesso central: exige cérebro, vigilância e responsabilidade clínica
• Anafilaxia e reação anafilactoide: por que essa diferença não importa no plantão
• Profilaxia de úlcera de estresse: quando o omeprazol ajuda e quando só atrapalha
• Uso racional de exames complementares: por que “pecar pelo excesso” também é errar
Primeiro, avalie estabilidade hemodinâmica:
- Se o paciente está instável (hipotensão, rebaixamento de consciência, dispneico), você não pode perder tempo tentando sincronizar choque. A morfologia do QRS muda demais. Desfibrilação imediata é o caminho.
- Se estável, a primeira linha é sulfato de magnésio IV: 2 g diluídos em 50 mL de SG5%, correr em 15 minutos. Pode repetir se a arritmia persistir, até 4-6 g na primeira hora. Importante: funciona mesmo com magnésio sérico normal.
Ao mesmo tempo:
- Corrija hipocalemia, mirando potássio > 4 mEq/L.
- Remova qualquer fármaco que prolongue QT.
Se houver recorrências, você pode considerar:
- Isoproterenol, que acelera a FC e encurta o intervalo QT (cuidado se houver suspeita de isquemia).
- Marca-passo temporário para manter FC acima de 90-100 bpm.
- Bicarbonato de sódio se a causa for intoxicação por quinidina ou antidepressivos tricíclicos.
No fundo, o aprendizado maior aqui é: nem todo infra-ST é infarto. A interpretação correta de um QT longo pode ser a diferença entre o erro e a conduta que salva.
Você, TeraDoc, não pode deixar passar. ECG não é só para olhar ST. É para decifrar riscos escondidos, identificar pistas silenciosas. Mais importante do que agir rápido é agir certo.
Aquele QT prolongado estava lá, implorando para ser visto.
E você viu?