Eu me lembro de um paciente jovem, 30 anos, que voltava ao pronto-socorro como quem volta a um lugar conhecido demais. A queixa era sempre parecida, mas nunca “bonita” o suficiente para encaixar numa síndrome clássica: uma dor torácica bem inespecífica, acompanhada de episódios súbitos de taquicardia, náusea, vômito, diaforese e aquela sensação que o paciente descrevia de um jeito muito humano e muito preocupante: “doutor, parece que eu vou morrer”.
Em algumas crises, ele chegava a ter síncope. E isso, claro, sempre acendia o alerta no plantão.
Só que havia um detalhe importante: ele não era hipertenso, não era diabético, não era tabagista, não era dislipidêmico. Não tinha história de doença cardiovascular. E, apesar do drama fisiológico das crises, a investigação repetida ao longo do tempo era consistentemente negativa.

Transtorno do pânico: crises súbitas de taquicardia, dor torácica, falta de ar, sudorese, náusea e intensa sensação de morte iminente, mais comum em adultos jovens, especialmente mulheres, sem doença orgânica identificável.
Ele entrava no fluxograma de dor torácica: eletrocardiograma normal (quando alterava, era para mostrar taquicardia sinusal), CK-MB e troponinas sempre negativas, em todos os episódios. Ambulatorialmente já tinha feito Holter, teste ergométrico sem isquemia, passou por cintilografia miocárdica, ecocardiograma de estresse, tudo negativo. Em algum ponto, chegou até a fazer angio-TC de coronárias, também negativa.
E ainda assim, as crises vinham. Mesma coreografia, o corpo em pânico, o coração acelerado, o suor frio, o peito apertando, o medo de morrer.
Se eu descrevesse isso com a frieza de um prontuário, eu poderia escrever “quadro compatível com transtorno de pânico”. E era exatamente essa a impressão clínica: não havia evidência de doença orgânica sustentando o quadro. Mas havia sofrimento real, e isso é importante dizer. Somatização não é frescura, é o corpo expressando, de modo brutal, um circuito de ameaça ligado no máximo.
Numa dessas internações, ele entrou novamente muito sintomático, com as mesmas crises de sempre. E, apesar de nunca ter feito psicoterapia e nunca ter iniciado um tratamento estruturado para transtorno de pânico, o quadro se repetia como um relógio desregulado.
O que já tinha sido descartado? Muita coisa. Hipóteses graves que a gente não pode ignorar no pronto-socorro: tromboembolismo pulmonar, dissecção aórtica, angina vasoespástica, e por aí vai. Não havia evidência de injúria miocárdica aguda nem crônica. Ecocardiograma basal normal, estresse normal. Mesmo assim, o desconforto persistia.
Foi quando o cardiologista, influenciado por uma experiência anterior, decidiu ir além.
Ele tinha atendido, em outro momento, um homem de 45 anos, tabagista, com dor inespecífica, que acabou sendo liberado porque não preenchia critérios de síndrome coronariana aguda, e voltou infartado. Aquilo marcou o colega. E, sem perceber, ele trouxe essa memória para dentro do caso do paciente jovem. Um viés de ancoragem, misturado com aquele medo silencioso de “deixar passar”.
E então veio a frase que ficou gravada em mim:
- Eu sei que você já fez todos os exames, mas vamos fazer um cateterismo. É melhor pecar pelo excesso.
Eu não discuti na hora. Mas por dentro eu pensei algo muito claro: pecar pelo excesso também é pecar. E não há nada que garanta que seja um “pecado menor”. Às vezes é pior: porque vem travestido de prudência, quando, na boa parte das vezes, é abdicação do raciocínio clínico.
VEJA MAIS:
• Contrastes iodados modernos: a medicina saiu da barbárie osmótica e entrou na era do contraste civilizado
• Indicações de vasopressina no choque séptico: quando iniciar e como conduzir na prática da emergência
• Ventilação Não Invasiva (VNI): quando funciona, quando falha e quando está contraindicada
• Metas de oxigenação em pacientes críticos: por que “quanto mais, melhor” é um mito
• Torsades de Pointes: causas, diagnóstico e tratamento da arritmia do QT longo
• Intubação orotraqueal passo a passo: como fazer na prática real da emergência
• Glasgow ≤ 8 é igual a Intubação? Nem Sempre.

Confira o post sobre essa temática no nosso Instagram
Uso racional de exames complementares não é pedir menos, é pedir melhor
A ideia de “pedir tudo para não deixar nada passar” é sedutora. Ela dá uma sensação de controle num ambiente que, por natureza, é incerto. Só que o preço dessa sedução é alto.
A medicina não é um detector universal de doenças escondidas. Ela é uma disciplina de probabilidade. E exame nenhum, por melhor que seja, cria diagnóstico do nada.

Solicitar uma infinidade de exames complementares sem um contexto clínico sólido gera apenas dados sem significado real, difíceis de interpretar fora da hipótese adequada e frequentemente responsáveis por vieses cognitivos que culminam em erros diagnósticos.
Um exame positivo não significa automaticamente “doença presente”. Ele apenas muda uma probabilidade que já existia antes do exame ser pedido. E aqui está a pergunta que separa o clínico metódico do clínico ansioso:
Qual era a probabilidade de doença antes do teste?
Probabilidade pré-teste: o ponto de partida do uso racional de exames complementares
Probabilidade pré-teste é a chance de um paciente ter determinada doença antes de qualquer exame, com base em história, exame físico, contexto epidemiológico e apresentação temporal. Na prática do plantão, eu não preciso de um número exato. Eu preciso classificar com honestidade: baixa, moderada ou alta.
E isso muda tudo.
Quando a probabilidade pré-teste é baixa, o exame pode atrapalhar
No paciente jovem do meu caso, com repetidas investigações negativas e sem elementos clínicos sustentando isquemia, a probabilidade pré-teste de doença coronariana obstrutiva era baixa.
E aqui mora o paradoxo que muita gente ignora: quanto mais baixa a probabilidade pré-teste, maior o estrago do “pedir por pedir”.
Por quê? Porque o valor preditivo positivo (VPP) despenca. VPP é a chance de um paciente realmente ter a doença quando o teste vem positivo. Em cenários de baixa prevalência (baixa probabilidade pré-teste), mesmo um teste bom começa a gerar uma proporção grande de falsos positivos.

Valor preditivo positivo e valor preditivo negativo dependem diretamente da probabilidade pré-teste. Quando solicitamos exames de forma irracional em cenários de baixa probabilidade, aumentamos significativamente os falsos positivos, as intervenções desnecessárias e os riscos reais à saúde, e até à vida, do paciente.
E falso positivo não é um detalhe estatístico inofensivo. Falso positivo vira:
- nova investigação,
- mais exames,
- mais achados incidentais,
- mais ansiedade,
- mais internação,
- e, não raro, intervenções com risco real.
O cateterismo é um bom exemplo: não é um exame neutro. É invasivo, tem risco, envolve contraste, punção arterial, complicações possíveis. Ele só se justifica quando a probabilidade e o impacto de encontrar algo relevante superam os riscos do caminho.
Quando a probabilidade pré-teste é alta, o exame às vezes é irrelevante (ou confunde)
No outro extremo, se a história é muito típica, a evolução temporal é coerente e o quadro grita uma doença, um exame negativo pode não te convencer de nada, porque a chance de ser falso negativo aumenta. Aí o exame não esclarece: ele cria dúvida artificial.
O território nobre do exame complementar é o meio do caminho.
VEJA MAIS:
• Síndrome do Homem Vermelho por vancomicina: uma reação de infusão, não uma alergia verdadeira
• Soro Ringer Lactato na hipercalemia: o mito, a fisiologia e a verdade clínica
• Nitroprussiato não exige acesso central: exige cérebro, vigilância e responsabilidade clínica
• Anafilaxia e reação anafilactoide: por que essa diferença não importa no plantão
• Profilaxia de úlcera de estresse: quando o omeprazol ajuda e quando só atrapalha
• Uso racional de exames complementares: por que “pecar pelo excesso” também é errar
O território nobre do uso racional de exames complementares: probabilidade pré-teste moderada
Quando eu estou realmente incerto, nem tranquilo, nem convencido, é aí que o exame brilha. Porque ele funciona como divisor de águas:
- Se positivo, empurra a probabilidade para cima, aproximando do diagnóstico.
- Se negativo, derruba a probabilidade, ajudando a descartar.
Exame complementar é isso: complementar. Ele não substitui raciocínio. Ele responde uma pergunta clínica bem formulada. E se não existe pergunta, você não está pedindo um exame. Você está pedindo um número órfão.
Sensibilidade, especificidade e o que realmente muda sua decisão
Aqui vale amarrar os conceitos sem ficar acadêmico demais.
- Sensibilidade: capacidade do teste de ser positivo em quem tem a doença (taxa de detecção).
- Especificidade: capacidade do teste de ser negativo em quem não tem a doença (taxa de exclusão).
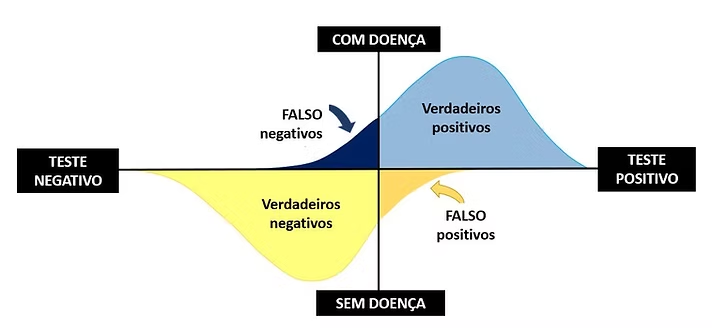
Sensibilidade e especificidade são métricas intrínsecas do teste diagnóstico e não dependem da probabilidade pré-teste ou do contexto clínico do paciente. No entanto, quando aplicamos qualquer teste, mesmo extremamente sensível ou específico, em cenários de baixa probabilidade da doença, o valor preditivo positivo cai significativamente, aumentando a proporção de falsos positivos e o risco de intervenções desnecessárias.
Essas são propriedades do teste.
Já valor preditivo positivo e negativo dependem do contexto e, portanto, da probabilidade pré-teste.
E as razões de verossimilhança (RV) respondem à pergunta que a gente deveria fazer no plantão:
Quanto esse resultado muda a chance da doença?
- RV+: quanto um teste positivo aumenta a probabilidade.
- RV-: quanto um teste negativo reduz a probabilidade.
Mas até as melhores RVs precisam de um ponto de partida razoável. Sem probabilidade pré-teste, você está só movimentando números sem saber para onde.
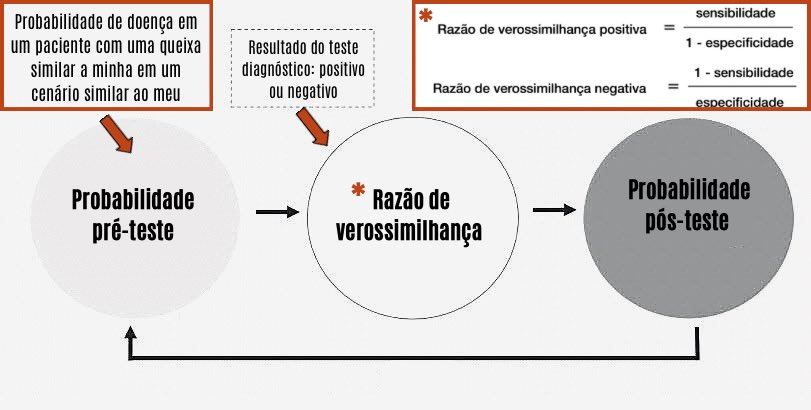
A razão de verossimilhança positiva indica o quanto um teste positivo aumenta a probabilidade de determinado diagnóstico, enquanto a razão de verossimilhança negativa expressa o quanto um teste negativo reduz a probabilidade dessa mesma doença.
O caos do exame sem contexto: “pedir tudo” é pedir erro com requinte
Eu gosto de uma imagem: pedir exame sem hipótese é como ligar um rádio em todas as frequências e chamar o chiado de música.
Quando você pede uma bateria de exames em alguém com baixa probabilidade, você aumenta as chances de encontrar “alguma coisa”. Só que essa “alguma coisa” muitas vezes é:
- variação fisiológica,
- achado incidental,
- artefato,
- alteração sem relevância clínica,
- ou um falso positivo puro.
E aí começa a cascata diagnóstica: cada passo puxa o próximo, e o próximo, e o próximo, até você transformar um paciente sem doença orgânica relevante em um paciente com rótulos, procedimentos e iatrogenia.
O mais perigoso é que isso costuma vir com uma aura de zelo: “fiz tudo”.
Mas eu volto ao ponto: fazer tudo não é prudência. Muitas vezes é abdicação do raciocínio.
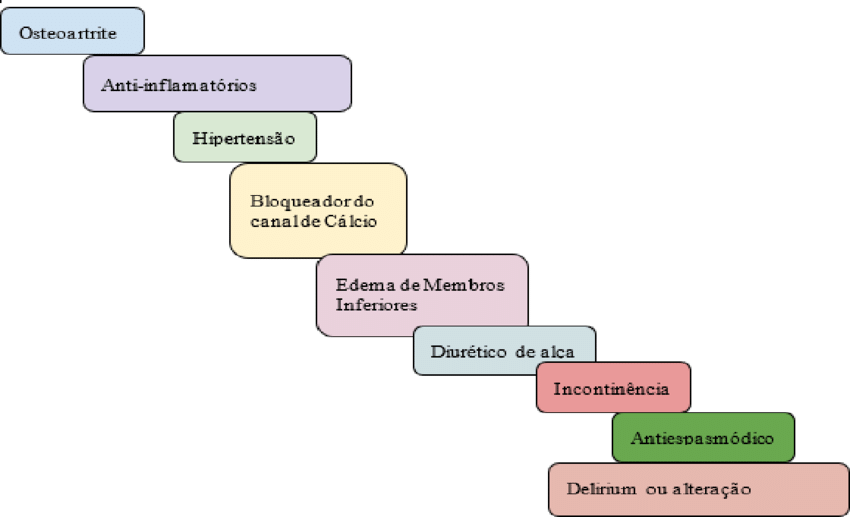
Pedir um raio-X de joelho em um idoso com leve dor por desuso, pode iniciar uma cascata perigosa: encontra-se osteoartrose degenerativa comum da idade (não necessariamente a casa do sintoma), prescreve-se anti-inflamatório (super medicalização), surge hipertensão, inicia-se bloqueador de canal de cálcio, aparece edema, entra diurético, vem incontinência, prescreve-se antiespasmódico e o desfecho é delirium, tudo a partir de um exame que nunca teve indicação clínica real.
O viés por trás do “pecar pelo excesso”: medo, memória e ancoragem
No caso que eu contei, o colega foi influenciado por um episódio anterior: o paciente de 45 anos, tabagista, que voltou infartado. Isso é humano. Nós, médicos, somos suscetíveis à nossa própria história.
O problema é quando a memória vira protocolo.
A experiência negativa anterior cria um fantasma clínico que você tenta exorcizar pedindo mais e mais exames no paciente errado, no contexto errado. E aí o excesso vira uma forma de autoproteção, não do paciente, mas do médico contra a culpa.
Só que o paciente paga a conta.

O medo de errar pode nos empurrar para condutas irracionais que geram mais erros e danos do que uma decisão clínica guiada, com serenidade, pelo raciocínio lógico e pelas evidências científicas.
Conclusão prática: o que eu faço no plantão depois de ler isso?
Se eu tivesse que transformar tudo isso em uma conduta mental simples, seria assim:
- Antes de pedir qualquer exame, eu defino a hipótese e a probabilidade pré-teste (baixa, moderada ou alta).
- Eu só peço exame se ele tiver potencial real de mudar conduta.
- Eu respeito o risco do falso positivo, porque ele não termina no laudo: ele continua em decisões, procedimentos e danos.
- Eu lembro que o bom clínico não é o que pede mais. É o que pede o exame certo, no paciente certo, na hora certa, pela razão certa.
E, principalmente: eu paro de repetir “pecar pelo excesso” como se fosse sinônimo de prudência. Porque não é.
Pecar pelo excesso também é pecar. E o primeiro passo para usar exames com inteligência é aceitar que raciocínio clínico não se terceiriza para a solicitação do laboratório ou da tomografia.
Se você quer treinar esse tipo de pensamento, o raciocínio que organiza probabilidade, evita armadilhas e melhora decisão em cenário real de emergência, entra na área Tera Emergência do app TeraQuiz. É exatamente lá que a gente afia essa ferramenta que nenhum exame substitui: a cabeça do clínico no plantão.