Você já deve ter visto isso no plantão: o paciente começa a infundir vancomicina, e minutos depois o rosto fica vermelho, quente, às vezes coça, e alguém corre para avisar que “o paciente está fazendo reação alérgica”. Mas será que é mesmo uma alergia?
Essa confusão é extremamente comum, e ela muda completamente a conduta. Porque o que muitos chamam de “alergia à vancomicina” na verdade é a Síndrome do Homem Vermelho, ou Red Man Syndrome (RMS), uma reação de liberação direta de histamina, sem envolvimento de IgE, que se relaciona à velocidade da infusão e não a uma sensibilização imunológica. Ou seja: o problema não está na molécula em si, mas em como ela é administrada.
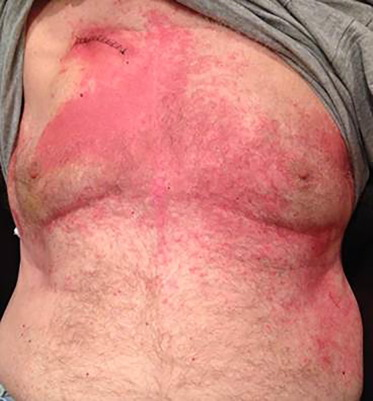
Homem que desenvolveu placas e pápulas eritematosas pruriginosas, com rubor e calor facial difuso após infusão rápida de vancomicina. Red Man Syndrome.
A natureza real da Síndrome do Homem Vermelho: pseudoalergia, não hipersensibilidade
Vamos deixar isso claro desde o início: a RMS não é uma alergia verdadeira. A reação não depende de IgE, não precisa de sensibilização prévia e não contraindica o uso futuro da vancomicina, desde que se respeite o protocolo de infusão. O que acontece, fisiologicamente, é que a vancomicina, principalmente quando administrada rapidamente, ativa diretamente os mastócitos cutâneos, levando à liberação maciça de histamina e triptase (Healy et al., J Infect Dis, 1990). Essa ativação ocorre de forma não imunológica, provavelmente mediada pelo receptor MRGPRX2, o mesmo envolvido em outras reações pseudoalérgicas a opioides.
A consequência é uma cascata de efeitos que explicam o quadro clínico: vasodilatação intensa, que causa rubor e calor, hipotensão leve a moderada, prurido e, raramente, broncoespasmo ou angioedema. A reação surge tipicamente durante a infusão ou logo após o término, nos primeiros 15 a 20 minutos, com distribuição predominante em face, pescoço e tronco superior.
E aqui entra o primeiro raciocínio que o médico precisa ter: se o paciente apresenta edema de língua, laringe, colapso circulatório ou broncoespasmo grave, devemos tratar como anafilaxia até prova em contrário. Afinal, a definição clínica de anafilaxia é fisiológica, envolve liberação de histamina, e não distingue se essa liberação foi IgE-mediada ou não. O manejo inicial é o mesmo, com adrenalina intramuscular imediata. Mas, na maioria dos casos de RMS, o quadro é autolimitado e melhora rapidamente após interrupção da infusão e uso de anti-histamínico.
O que a literatura mostra: o papel decisivo da velocidade de infusão
Os dados que sustentam essa compreensão vêm de estudos clínicos bem conduzidos. No trabalho clássico de Healy et al. (1990, J Infect Dis), 88 pacientes receberam vancomicina intravenosa. Quando a infusão foi feita em menos de uma hora, 47% apresentaram RMS; quando o tempo foi igual ou superior a uma hora, a incidência caiu para 3%. Essa diferença gritante mostrou de forma inequívoca que o evento é dependente da velocidade de infusão.

A vancomicina deve ser diluída em 10 mg/mL, ou seja, uma ampola de 1 g em 100 mL de solução (fisiológica ou glicosada). A infusão deve ser lenta, a uma velocidade máxima de 10 a 15 mg/min. Na prática: 1 g em pelo menos 1 hora. Se a dose for maior, ajuste o tempo para não ultrapassar 15 mg/min.
Outra revisão fundamental, de Wazny e Daghigh (2001, Ann Pharmacother), compilou 26 estudos e encontrou taxas variando entre 5% e 50%, com os principais fatores de risco sendo infusão rápida, primeira dose e dose elevada (>15 mg/kg). Em pacientes críticos, Brown (2011, Hosp Pharm) observou RMS em 14% dos casos quando a infusão durava menos de 120 minutos, e apenas 3% quando era mais lenta. Já a revisão sistemática de Polk et al. (2020), reunindo mais de 3.000 pacientes, mostrou uma incidência média de 6% a 12% com protocolos modernos, reforçando que a adoção universal de infusão lenta praticamente eliminou a síndrome nas UTIs que seguem esse padrão.
As diretrizes da IDSA (Liu et al., Clin Infect Dis, 2011; Rybak et al., CID, 2020) consolidaram essas evidências e padronizaram a recomendação: infusão de pelo menos 60 minutos, ou 120 minutos quando em dose de ataque, respeitando a taxa máxima de 10 mg/minuto.
Fatores de risco e fisiologia clínica: quem são os pacientes mais vulneráveis
O principal fator, como vimos, é a velocidade de infusão. Mas há outros pontos de atenção. Doses elevadas, especialmente as doses de ataque de 25–30 mg/kg, aumentam a concentração plasmática inicial e, consequentemente, o risco de ativação mastocitária. O uso concomitante de opioides, que também liberam histamina, potencializa a reação. Crianças e adolescentes parecem ser mais suscetíveis em algumas séries (Liu et al., 2011). Curiosamente, a RMS ocorre com maior frequência na primeira dose, o que reforça que não há necessidade de sensibilização prévia.
Clinicamente, é importante lembrar que a vancomicina oral não causa RMS, porque não há absorção sistêmica. Esse é um erro comum em prescrições hospitalares, rotular como “alérgico” um paciente que apenas teve RMS e, por isso, evitar a droga inclusive na forma oral, o que não tem fundamento.
E se acontecer? Manejo prático à beira-leito
O manejo é simples, desde que o raciocínio seja correto. O primeiro passo é interromper a infusão imediatamente. Em seguida, administra-se um anti-histamínico intravenoso ou oral, geralmente um antagonista H1, como a difenidramina ou ainda a cetirizina, loratadina, prometazina, fexofenadina. Se houver hipotensão relevante, faz-se reposição volêmica leve com cristaloide, em fluidotolerantes. Após melhora clínica, a vancomicina pode e deve ser reintroduzida, mas com infusão lenta, preferencialmente controlada por bomba, respeitando o limite de 10 mg/min.
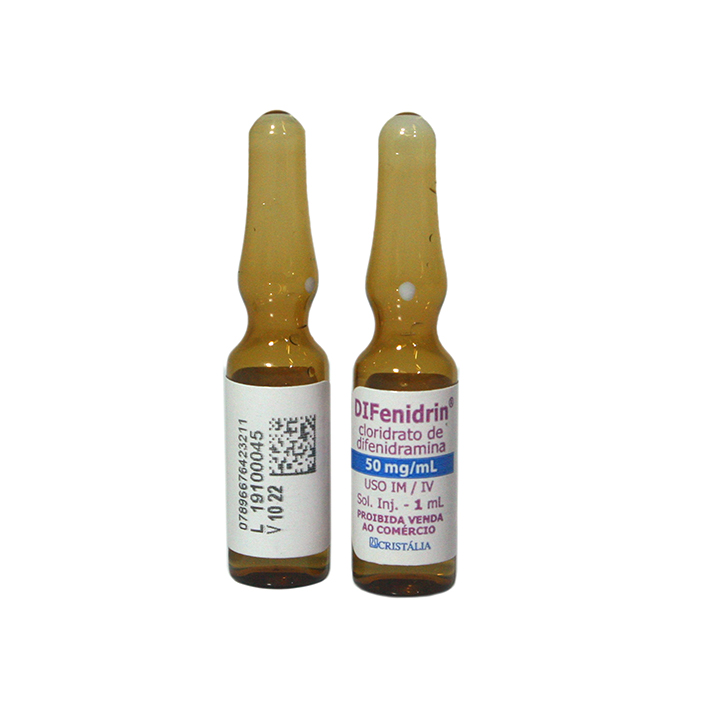
A difenidramina pode ser usada para tratamento ou profilaxia de novos episódios de Red Man Syndrome (RMS), na dose de 50 mg, administrada 30 minutos antes da infusão da vancomicina ou logo após a reação.
E aqui vai a dica prática: se o paciente já teve RMS, medique antes com anti-histamínico cerca de 30 minutos antes da próxima dose. Isso, combinado com infusão lenta (≥120 minutos nas doses de ataque), diminui bastante a chance de recorrência. Em casos graves, se houver broncoespasmo, angioedema progressivo com ameaça à via aérea ou colapso circulatório, o manejo segue o protocolo de anafilaxia, com adrenalina intramuscular imediata, sem hesitação. Nesse caso em particular, devemos considerar evitar nova exposição, mediante a gravidade do evento.
Um caso clínico para fixar
Imagine uma paciente de 68 anos, dialítica, internada por infecção de corrente sanguínea. A equipe decide fazer uma dose de ataque de 20 mg/kg de vancomicina, a acompanhante abriu o soro para “correr mais rápido”. Quinze minutos depois, ela começa a relatar prurido, calor e rubor facial, com pressão de 95/60 mmHg. O residente, assustado, corre e rotula “alergia grave à vancomicina”, suspendendo definitivamente o antibiótico. Mas o que deveríamos fazer?
Primeiro, reconhecer o padrão: reação durante a infusão, sem urticária, sem broncoespasmo, sem edema de laringe, isso é RMS. A conduta correta seria pausar a infusão, aplicar um anti-histamínico, fazer hidratação leve e, após estabilização, reiniciar lentamente em bomba, com anti-histamínico profilático. O resultado? Paciente mantém o antibiótico essencial e evolui bem. É isso que diferencia o raciocínio automático do raciocínio clínico crítico.

POST RECOMENDANDO, RED MAN SYNDROME. CLIQUE AQUI
Conclusão: mais raciocínio, menos rótulos
A Síndrome do Homem Vermelho é uma das reações adversas mais clássicas, e mais mal interpretadas, da prática hospitalar. Ela não é uma alergia, não contraindica o uso futuro da vancomicina e pode ser prevenida em quase 100% dos casos com infusão lenta (≥60–120 min) e taxa ≤10 mg/min.
Reconhecer o mecanismo fisiopatológico, liberação direta de histamina, muda a forma como você conduz o caso e evita rótulos equivocados que limitam opções terapêuticas essenciais, especialmente no tratamento de infecções graves por Staphylococcus aureus meticilina resistentes.
Na próxima vez que um paciente apresentar rubor e prurido durante a vancomicina, pergunte-se: isso é mesmo uma alergia? Ou é apenas a pressa da infusão? O bom clínico não se apressa, nem ele, nem a vancomicina.
Na prática, a RMS é mais uma questão de tempo e cuidado do que de alergia. Oriente sua equipe, ajuste o tempo de infusão e nunca desperdice uma droga vital por um rótulo equivocado. E se quiser testar seu raciocínio clínico em situações de emergência real, acesse agora a área Tera Emergência do app TeraQuiz, e veja se você conduziria esse caso do jeito certo.
Referências citadas:
- Healy DP et al. J Infect Dis. 1990.
- Wazny LD & Daghigh B. Ann Pharmacother. 2001;35.
- Brown J. Hosp Pharm. 2011.
- Polk RE et al. Vancomycin infusion reactions: systematic review. 2020.
- Liu C et al. Clin Infect Dis. 2011; Rybak MJ et al. Clin Infect Dis. 2020.