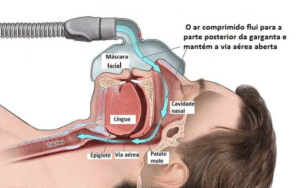
Eu me lembro de uma vez em que eu estava ajustando a ventilação mecânica de um paciente com SDRA grave. Era aquele doente que não dá descanso: piora de oxigenação, mecânica ficando dura, e a hemodinâmica oscilando como se cada mudança no ventilador fosse uma negociação com o coração. Eu tinha na minha frente um cenário clássico de UTI: você quer melhorar a troca gasosa, mas não pode comprar isso com barotrauma, hiperdistensão ou colapso circulatório.
Um estudante ao meu lado olhou para o monitor, viu a hipoxemia e me perguntou, com a honestidade de quem está aprendendo: “Professor, se ele está hipoxêmico, não era só aumentar a PEEP?”. Eu respondi do jeito mais verdadeiro que existe na medicina intensiva: “Não sei. Vamos descobrir.” E nesse “vamos descobrir” está toda a filosofia por trás de PEEP na SDRA.
Porque a PEEP tem o que eu chamo de ambivalência moral. É a mesma intervenção fisiológica, aumentar a pressão no final da expiração, mas, dependendo do pulmão e do coração que você tem na sua frente, ela vira recrutamento ou hiperdistensão, proteção ou lesão, melhora da perfusão pulmonar ou sobrecarga do ventrículo direito, estabilidade ou choque. E quando você entende isso, você para de “ajustar números” e começa a tratar um paciente.

A PEEP não é intrinsecamente boa nem má. Ela é uma intervenção fisiológica com custos reais. O que define se ela vira benefício ou risco não é o número no ventilador, é a interpretação de quem está ajustando a ventilação.
VEJA MAIS:
• Contrastes iodados modernos: a medicina saiu da barbárie osmótica e entrou na era do contraste civilizado
• Indicações de vasopressina no choque séptico: quando iniciar e como conduzir na prática da emergência
• Ventilação Não Invasiva (VNI): quando funciona, quando falha e quando está contraindicada
• Metas de oxigenação em pacientes críticos: por que “quanto mais, melhor” é um mito
• Torsades de Pointes: causas, diagnóstico e tratamento da arritmia do QT longo
• Intubação orotraqueal passo a passo: como fazer na prática real da emergência
• Glasgow ≤ 8 é igual a Intubação? Nem Sempre.
PEEP na SDRA e a ilusão do “parâmetro salvador”
O primeiro erro comum, de prova e de plantão, é achar que existe um parâmetro que “resolve” SDRA. A literatura grande (ensaios randomizados, diretrizes, meta-análises) já deixou claro um recado incômodo: PEEP mais alta melhora oxigenação e mecânica em muitos pacientes, mas não entrega benefício universal de mortalidade. O sinal de benefício tende a aparecer mais em SDRA moderada a grave, especialmente quando existe potencial de recrutamento, e mesmo assim ao custo de riscos reais e possível piora de prognóstico em perfis menos recrutáveis.
E isso faz sentido quando você lembra da anatomia funcional do problema: a SDRA não é uma esponja uniforme. É um mosaico. No mesmo paciente você tem regiões relativamente saudáveis (o famoso baby lung), regiões inflamadas porém recrutáveis, e regiões tão cheias de edema/exsudato que não recrutam com PEEP nenhuma. Então quando você “sobe PEEP”, você não está agindo num pulmão inteiro; você está redistribuindo pressão num território heterogêneo. E é aí que nasce a pergunta de ouro do plantão: essa PEEP está recrutando ou hiperdistendendo?
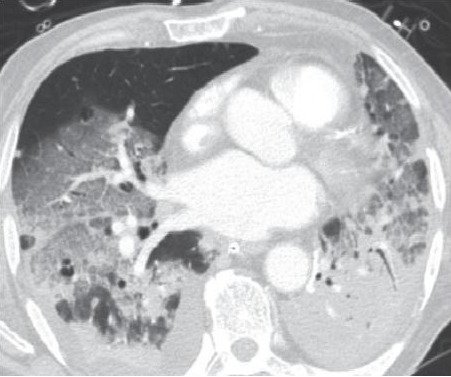
O pulmão da SDRA moderada a grave é profundamente heterogêneo: no mesmo paciente convivem áreas praticamente normais, regiões inflamadas porém recrutáveis com PEEP, cada uma com sua própria pressão de abertura, e territórios completamente não recrutáveis, colapsados e preenchidos por edema ou exsudato, independentemente da PEEP que se utilize.
VEJA MAIS:
• Síndrome do Homem Vermelho por vancomicina: uma reação de infusão, não uma alergia verdadeira
• Soro Ringer Lactato na hipercalemia: o mito, a fisiologia e a verdade clínica
• Nitroprussiato não exige acesso central: exige cérebro, vigilância e responsabilidade clínica
• Anafilaxia e reação anafilactoide: por que essa diferença não importa no plantão
• Profilaxia de úlcera de estresse: quando o omeprazol ajuda e quando só atrapalha
Quando a PEEP na SDRA vira heroína: o lado que vale ouro
Quando a PEEP acerta o alvo, ela funciona como um “suporte estrutural” no final da expiração. Ela impede que unidades instáveis colapsem, aumenta a capacidade residual funcional e reduz atelectasia dependente, aquela atelectasia de base que piora em decúbito dorsal prolongado, obesidade, pós-operatório e, claro, SDRA.
O ganho não é só “subir a saturação”. O ganho verdadeiro é mecânico e biológico: ao estabilizar unidades recrutáveis, a PEEP reduz o abre-fecha cíclico de alvéolos. E esse abre-fecha é um motor importante de lesão pulmonar induzida pelo ventilador. Na prática, eu penso assim: se eu consigo manter mais alvéolos abertos ao fim da expiração, eu distribuo melhor o mesmo volume corrente. O volume deixa de ser “jogado” só no baby lung e começa a se espalhar por mais unidades. Isso reduz hiperdistensão regional e pode diminuir driving pressure (a diferença entre pressão de platô e PEEP). E, quando isso acontece, eu sinto que estou na direção certa.
Além disso, PEEP na SDRA frequentemente permite reduzir FiO2 mantendo uma meta de oxigenação aceitável. E aqui vale um detalhe que eu repito aos alunos: a meta não é uma gasometria “bonita”; é uma oxigenação suficiente com o menor custo possível. Às vezes eu aceito uma PaO2 mais modesta ou uma SpO2 mais “ok” se isso me permite proteger pulmão e manter perfusão.
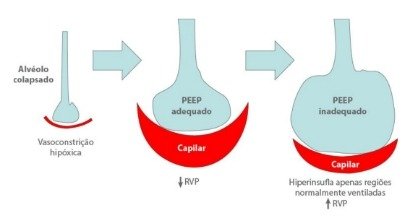
O alvéolo colapsado gera vasoconstrição hipóxica e eleva a pressão pulmonar, a PEEP adequada recruta o alvéolo e restaura a perfusão capilar reduzindo a resistência vascular pulmonar, enquanto a PEEP excessiva hiperinsufla, comprime capilares, aumenta espaço morto e, paradoxalmente, eleva novamente a pressão arterial pulmonar.
• ACESSE O SITE DA MEDNOBEL
Quando a PEEP na SDRA vira vilã: o preço que chega rápido
O outro lado da ambivalência moral aparece quando o pulmão não recruta. Se o pulmão recruta pouco, a PEEP extra tende a ir para onde já está aberto. Ou seja: ela não “abre” novas unidades; ela só distende demais as mesmas já abertas. E o ventilador não te avisa com uma placa. Ele vai te dar sinais indiretos: pressão de platô subindo, complacência piorando, aumento de espaço morto, PaCO2 subindo, e às vezes uma melhora “enganosa” da oxigenação que vem junto com uma piora da ventilação efetiva.
Por que isso acontece? Porque hiperdistensão alveolar comprime capilares, altera a relação ventilação/perfusão e pode aumentar o espaço morto. Você ventila, mas não troca. E no meio disso, o coração sofre. A PEEP aumenta pressão intratorácica e pode reduzir retorno venoso, derrubar pré-carga e cair débito cardíaco. Em paciente hipovolêmico, em choque distributivo com vasoplegia, em sedação profunda, isso aparece em minutos.
E tem um capítulo que na UTI é sagrado: ventrículo direito. Em SDRA, a circulação pulmonar já está sob estresse. Se você soma hiperdistensão, hipercapnia e aumento de resistência vascular pulmonar, você pode transformar PEEP na SDRA numa carrasca do VD. A pressão sobe na artéria pulmonar, o VD dilata, o septo interfere no enchimento do VE, e de repente a piora hemodinâmica vira parte do problema respiratório. É aquela situação em que melhorar SpO2 custando choque é uma vitória falsa.
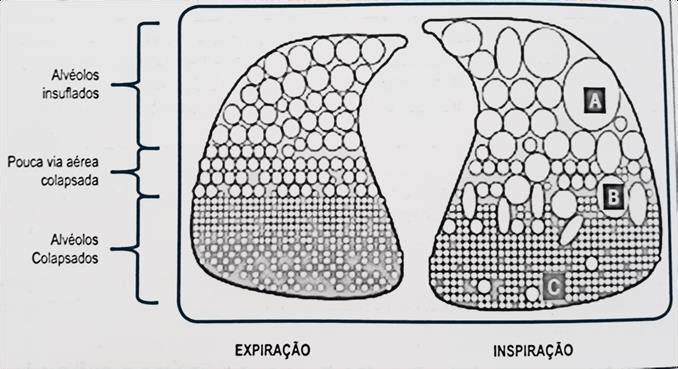
Tentar recrutar, com aumento da PEEP, unidades alveolares completamente não recrutáveis apenas hiperdistende alvéolos saudáveis, aumenta o espaço morto e, paradoxalmente, eleva a pressão arterial pulmonar, levando à disfunção do ventrículo direito e piora hemodinâmica.
Como eu penso PEEP na SDRA na beira-leito: não é um número, é um processo
Depois daquela pergunta do estudante, eu fiz o que sempre faço quando estou diante de PEEP na SDRA: eu transformo o ajuste em uma hipótese clínica.
A hipótese boa é: “Se eu subir PEEP, eu vou recrutar.” A hipótese ruim é: “Se eu subir PEEP, eu vou hiperdistender.”
Então eu subo PEEP de forma controlada e observo o que o paciente “me responde”, não só na oxigenação, mas no conjunto. Se a saturação melhora e, ao mesmo tempo, a complacência melhora ou pelo menos não piora, a driving pressure cai ou não sobe, e a hemodinâmica tolera, eu fico mais confortável de que recrutei. Eu não estou procurando perfeição; estou procurando coerência fisiológica.
Agora, se eu vejo melhora de SpO2 às custas de complacência pior, PaCO2 subindo e pressão arterial caindo, eu assumo que estou pagando caro. E aí entra um ponto de maturidade clínica: nem toda melhora de oxigenação é uma melhora do paciente. Às vezes eu prefiro uma oxigenação “boa o suficiente” com menor dano mecânico e menor custo circulatório.
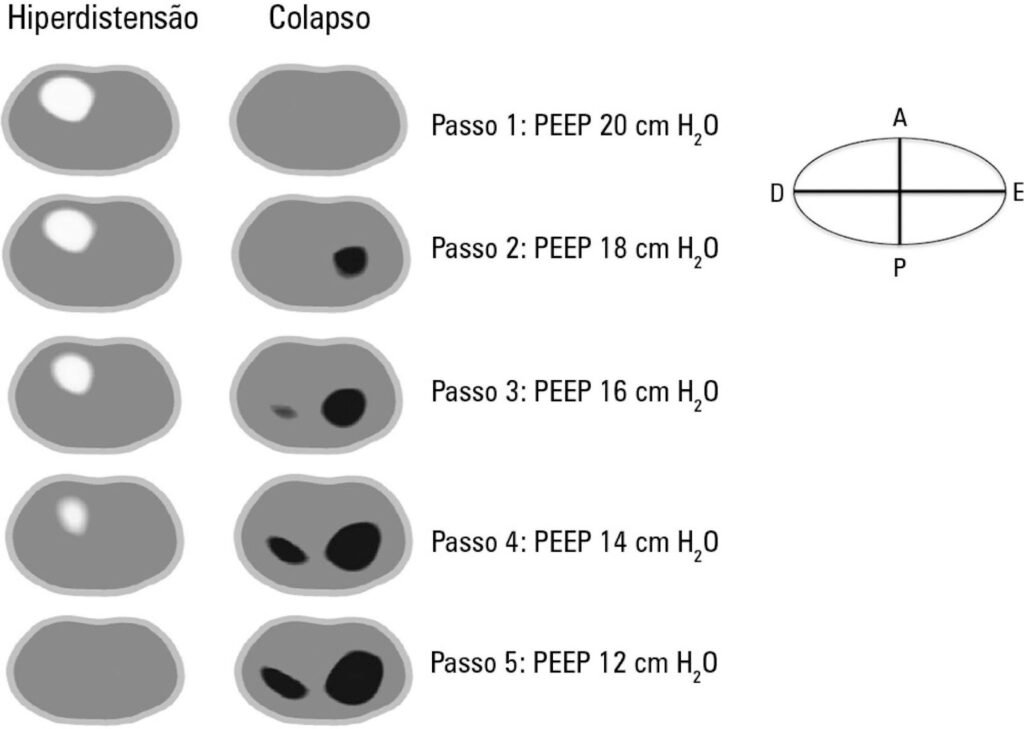
A tomografia de impedância elétrica permite visualizar o equilíbrio entre colapso e hiperdistensão durante a titulação decremental da PEEP, mostrando, por exemplo, que uma PEEP de 12 cmH₂O pode minimizar ambos, achado que deve ser interpretado em conjunto com complacência estática, driving pressure, pressão de platô sob volumes correntes protetores (4–6 mL/kg), além da hemodinâmica e da oxigenação.
Eu também ensino que tabelas do tipo PEEP/FiO2 (como as estratégias mais conhecidas) são úteis como ponto de partida, não como sentença. Elas ajudam a não se perder, mas não substituem o juízo clínico. A tabela não vê o eco, não vê a perfusão, não vê se o VD está abrindo, não vê a complacência mudando de hora em hora. Quem vê é você.
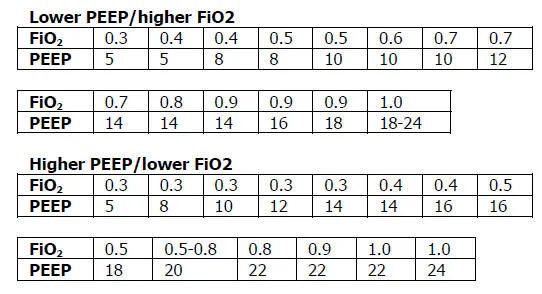
As tabelas PEEP/FiO₂ da estratégia ARDSNet devem ser usadas apenas como ponto de partida, sendo indispensável individualizar os ajustes conforme a mecânica ventilatória, a oxigenação e, sobretudo, a hemodinâmica de cada paciente.
PEEP na SDRA fora da SDRA: por que o contexto muda tudo
Uma das formas mais rápidas de errar é aplicar o mesmo raciocínio de PEEP para todo mundo. Edema agudo cardiogênico, por exemplo, costuma responder muito bem a pressão positiva porque ela melhora oxigenação e reduz trabalho respiratório, e ainda pode reduzir pré e pós-carga do VE. Mas se o doente está em choque cardiogênico limítrofe, a mesma pressão positiva pode derrubar pré-carga demais. De novo: ambivalência moral.
Em obesidade e atelectasia dependente, PEEP moderada frequentemente “faz sentido” porque estabiliza bases e reduz shunt. Mas mesmo ali você pode estar só insuflando sem ganhar, se a complacência despenca e a pressão de platô dispara.
Já em fenótipos obstrutivos, como DPOC e asma grave, o perigo dominante não é colapso alveolar; é aprisionamento aéreo e hiperinsuflação dinâmica. Nesses pacientes, subir PEEP sem entender auto-PEEP é receita para aumentar pressão intratorácica e precipitar hipotensão. O manejo começa por tempo expiratório, frequência respiratória, fluxo inspiratório, e só depois você pensa em PEEP externa, e ainda assim com muito cuidado.
E quando o problema é VD frágil, TEP ou choque obstrutivo, PEEP alta pode ser particularmente mal tolerada. Nessa hora, eu busco o menor nível de PEEP que sustente uma oxigenação aceitável, evitando hipercapnia e hiperinsuflação, e deixando hemodinâmica e eco guiarem o caminho.
Por que a “PEEP ideal na SDRA” não existe (e por que isso te ajuda no plantão)
A ideia de “PEEP perfeita” seduz porque dá sensação de controle. Mas ela não existe por motivos bem pragmáticos: o pulmão é heterogêneo, o alvo muda com fluidos, posição, pronação, broncoespasmo, sedação e evolução da doença, e o coração sempre vota. Além disso, nossas métricas são aproximações: complacência global e gasometria não enxergam o que está acontecendo em cada região do pulmão, apenas no somatório geral.
Por isso, eu gosto de uma frase simples para quem está aprendendo: PEEP na SDRA não é um número. É uma reavaliação contínua. Você escolhe, testa, observa resposta integrada e ajusta. E repete. O plantão é isso.
Conclusão prática: o que eu faço no plantão depois de ler isso?
Depois de ler isso, eu quero que você leve uma conduta mental para o plantão: toda vez que pensar em subir PEEP na SDRA, pergunte “isso vai recrutar ou vai hiperdistender?”. Acompanhe oxigenação, sim, mas nunca sozinho. Olhe complacência, driving pressure, PaCO2, espaço morto na prática (pela tendência gasométrica e ventilatória), e principalmente o impacto hemodinâmico, com atenção especial ao VD quando o quadro é grave.
Se a resposta global melhora, você está provavelmente recrutando e protegendo. Se a resposta global piora, a PEEP virou vilã, e você precisa recuar e buscar outra estratégia: ajustar volume corrente, otimizar sincronia, considerar pronação, aceitar hipercapnia permissiva quando fizer sentido e, acima de tudo, tratar o paciente, não o monitor.
E se você quer treinar esse raciocínio do jeito que ele acontece na vida real, com cenários de emergência e UTI que te obrigam a decidir sob pressão, entra na área Tera Emergência do app TeraQuiz. É lá que você transforma fisiologia em conduta, e conduta em segurança no plantão.