A primeira pergunta: afinal, o que é sepse?
Quando você ouve a palavra “sepse”, qual é a primeira imagem que vem à sua mente?
Se a sua resposta for “infecção generalizada”, saiba que você não está sozinho. Muitos médicos em formação ainda associam sepse a uma infecção que tomou conta do corpo inteiro, como se a corrente sanguínea estivesse inundada por bactérias em todos os órgãos. Mas será que isso é verdade?
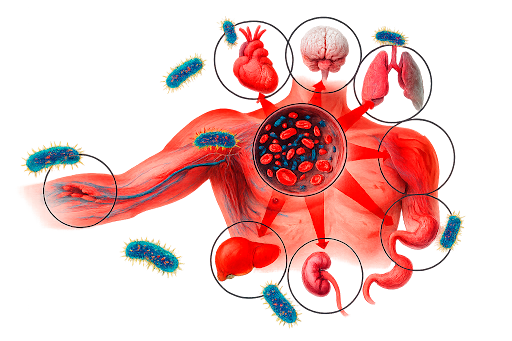
A resposta é não. Esse é um mito perigoso. Sepse não é sinônimo de infecção generalizada. Não exige a presença de bacteremia, tampouco que o patógeno esteja presente em todos os órgãos. O que é sistêmico na sepse não é o patógeno, mas sim a resposta inflamatória do organismo.
Esse detalhe muda completamente a forma como pensamos a doença. Imagine um paciente com pneumonia localizada no pulmão direito. O foco infeccioso está restrito, mas a resposta inflamatória desencadeada é tão desregulada, tão difusa, que leva a lesão celular em órgãos à distância. É esse exagero da resposta inflamatória que define a sepse.
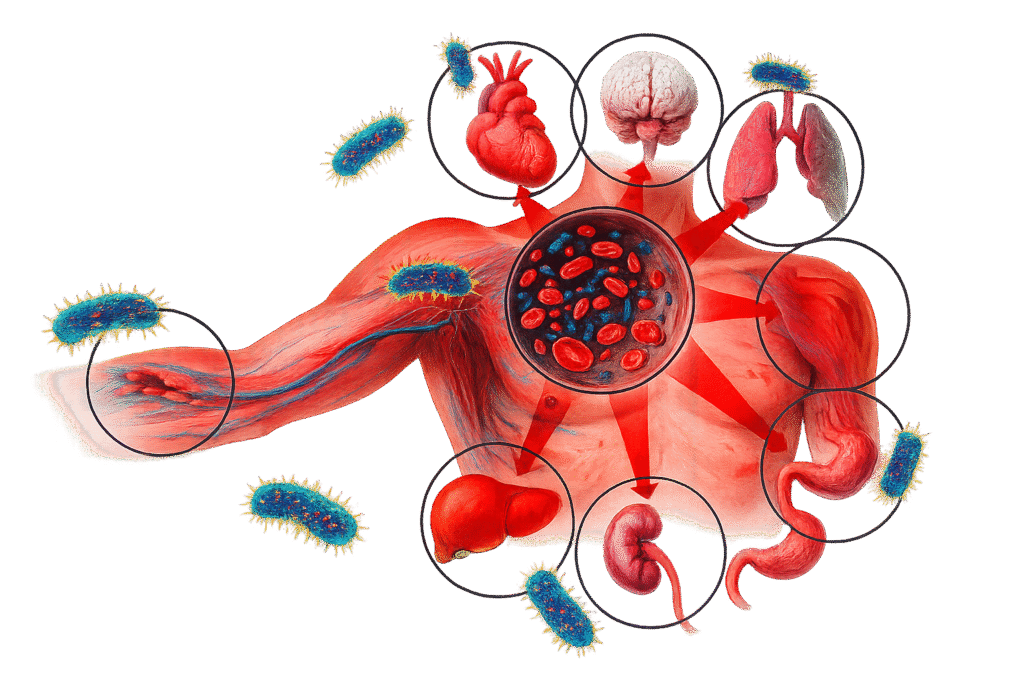
Sepse não é infecção generalizada nem bacteremia: o agente pode estar localizado, mas a resposta inflamatória é sistêmica, desregulada e capaz de causar disfunção orgânica à distância, mesmo sem a presença do microrganismo no sangue.
VEJA MAIS:
• Ventilação Não Invasiva (VNI): quando funciona, quando falha e quando está contraindicada
• Metas de oxigenação em pacientes críticos: por que “quanto mais, melhor” é um mito
• Torsades de Pointes: causas, diagnóstico e tratamento da arritmia do QT longo
• Intubação orotraqueal passo a passo: como fazer na prática real da emergência
• Glasgow ≤ 8 é igual a Intubação? Nem Sempre.
A fisiopatologia que precisamos entender para raciocinar
Agora pense comigo: o que acontece quando essa inflamação sai do controle?
Primeiro, há a lesão endotelial. O endotélio deixa de ser seletivo, a microvasculatura começa a perder sua integridade, ocorre vasodilatação generalizada e aumento da permeabilidade capilar. Isso já compromete a perfusão.
Depois, surge a disfunção cardíaca, que chamamos de disfunção miocárdica da sepse. O coração, que deveria compensar a vasodilatação, perde força. É como se ele tivesse um déficit de inotropismo, contribuindo para o colapso circulatório. Ou seja, vasodilatação difusa comprometendo a entrega de oxigênio aos tecidos por alterações regionais de fluxo e incapacidade do coração de aumentar a oferta de oxigênio por falência de mecanismos contráteis. Um profundo desequilíbrio entre oferta (DO2) e consumo de oxigênio (VO2).
E não para por aí. No nível celular, a mitocôndria sofre agressão direta dos mediadores inflamatórios. O maquinário da fosforilação oxidativa fica comprometido. Pense no absurdo disso: mesmo o pouco oxigênio que chega, a célula não consegue utilizá-lo. É o chamado paradoxo da hipóxia citopática. Resultado? Anaerobiose, acidose grave, apoptose, lesão tecidual progressiva e disfunção múltipla de órgãos.
Essa fisiopatologia é fascinante de estudar, mas perceba: ela não ajuda muito quando você está na sala de emergência, diante de um paciente instável. Você não tem tempo para pensar em mitocôndrias e citocinas. O que você precisa é de ferramentas rápidas, objetivas e confiáveis para rastrear e diagnosticar sepse, essa condição tão complexa e mortal.
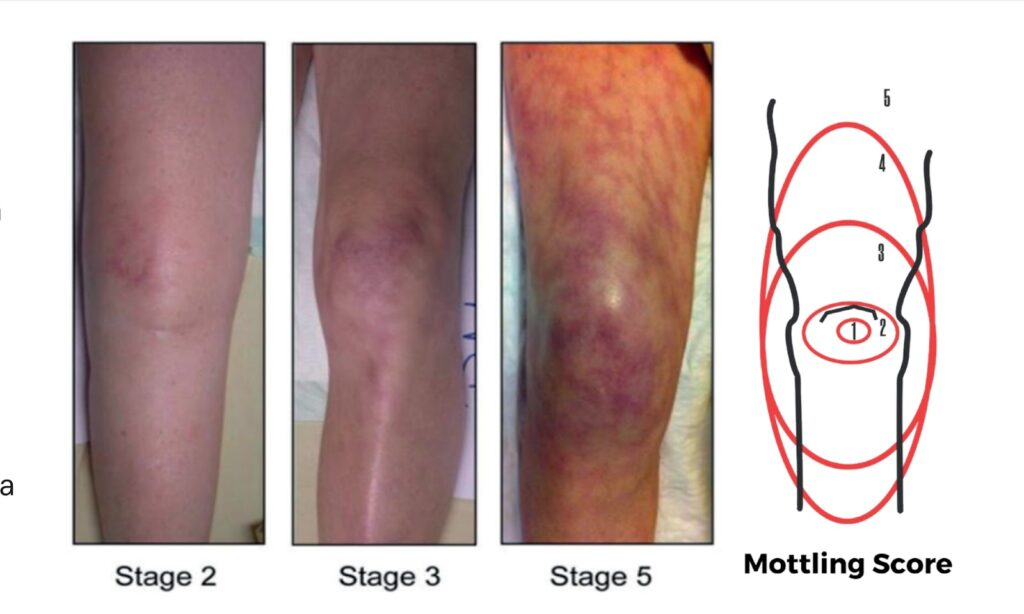
A vasodilatação difusa, a queda da resistência vascular periférica e a alteração do fluxo sanguíneo regional se traduzem à beira-leito em sinais simples, como tempo de reenchimento capilar prolongado, moteamento difuso da pele e livedo reticular — este último avaliado pelo Motling-Score, cuja progressão concêntrica ao redor do joelho reflete a gravidade do choque séptico e seu prognóstico.
Por que não basta saber a teoria: a necessidade de critérios práticos
E aqui eu faço uma pergunta para você: se você recebesse agora um paciente com febre, taquicardia e leucocitose, você fecharia o diagnóstico de sepse?
Até alguns anos atrás, sim. Esse era o raciocínio do Sepsis-1 e do Sepsis-2, que definiam a condição pela presença de uma infecção presumida ou confirmada associada a dois ou mais critérios da SIRS (Síndrome da Resposta Inflamatória Sistêmica).

Antigos critérios definidores de Sepse: a SIRS (Síndrome da Resposta Inflamatória Sistêmica) considerava o diagnóstico quando havia infecção presumida ou confirmada associada a ≥ 2 desses 4 critérios. Esse modelo foi utilizado até 2016, quando passou a ser substituído pelo Sepsis-3.
Mas qual era o problema? Esses critérios eram extremamente sensíveis, mas pouco específicos. Pegavam pancreatite, trauma, edema agudo de pulmão — qualquer inflamação sistêmica entrava na conta. Muitos pacientes eram classificados como sépticos sem estar em sepse de fato.
Foi por isso que, em 2016, o Sepsis-3 mudou o jogo.
A virada do Sepsis-3: incluindo a disfunção orgânica
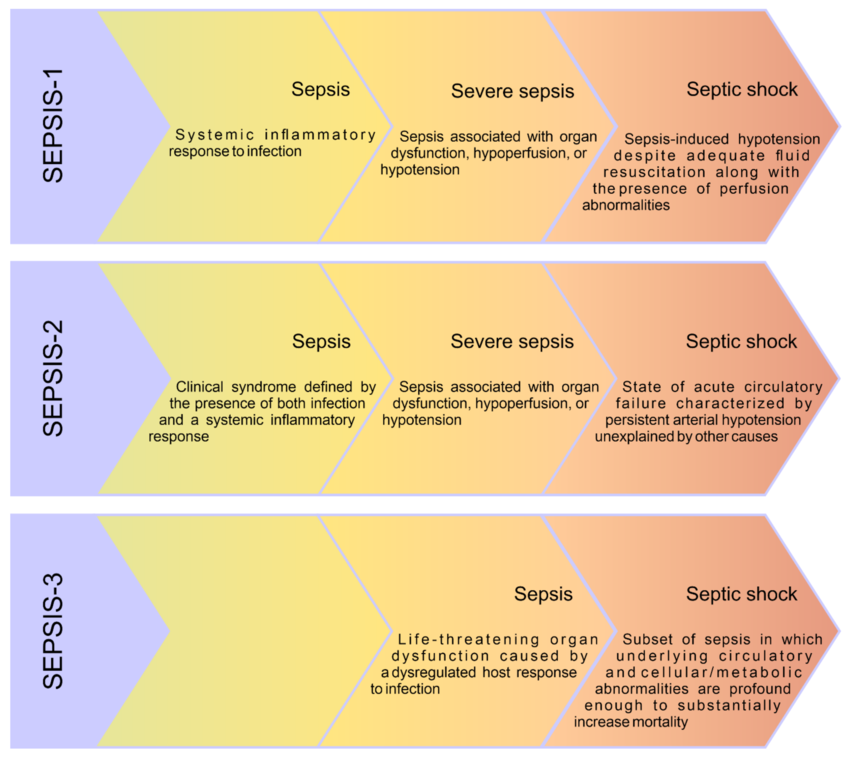
Evolução das definições de Sepse: em 1991 surgiu o Sepsis-1, seguido pelo Sepsis-2 em 2001, ambos baseados na resposta inflamatória sistêmica. Já em 2016, o Sepsis-3 redefiniu o conceito ao incluir obrigatoriamente a presença de disfunção orgânica, abolindo a categoria de ‘Sepse grave’, pois toda Sepse, por definição, já implica gravidade.
No Sepsis-3, a definição ficou muito mais alinhada com a fisiopatologia: sepse passou a ser entendida como infecção presumida ou confirmada associada a disfunção orgânica, medida por um aumento ≥ 2 pontos no score SOFA (Sequential Organ Failure Assessment).
E aqui vem uma reflexão: por que incluir a disfunção orgânica foi tão importante? Porque a disfunção orgânica é o que diferencia uma simples infecção de uma sepse com risco de morte. É isso que torna a doença grave.
Agora, veja só: o SOFA avalia seis sistemas — respiratório, hematológico, hepático, cardiovascular, neurológico e renal. Para cada um, atribui uma pontuação de 0 a 4, dependendo da gravidade da alteração. Um aumento de dois pontos já é suficiente para definir sepse.
Mas há um detalhe que sempre confunde: e se o paciente já tiver uma doença crônica que altera sua pontuação basal? Por exemplo, um cirrótico com bilirrubina cronicamente elevada, ou um renal crônico dialítico que já é anúrico. Nesse caso, não basta olhar para o número absoluto. O que importa é o aumento de dois pontos no score em relação à linha de base.
O dilema prático: como aplicar o SOFA sem esperar exames?
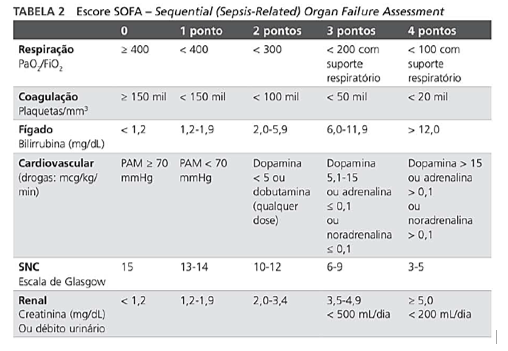
O Score SOFA avalia a disfunção de seis sistemas orgânicos — respiratório, coagulação, hepático, cardiovascular, sistema nervoso central e renal. Cada sistema recebe pontuação de 0 a 4, sendo 0 função normal e 4 disfunção grave, com escore total variando de 0 a 24.
Até aqui tudo parece claro. Mas agora eu quero que você se coloque na situação real do pronto-socorro. O paciente chega grave, instável, e você suspeita de sepse. Você consegue calcular o SOFA naquele exato momento?
A resposta é: na maioria das vezes, não. Para calcular o SOFA, você precisa de hemograma, bilirrubina, creatinina, gasometria. São exames que podem demorar. E se você esperar, a sepse consome o paciente.
É por isso que surgiram ferramentas de rastreio rápido à beira-leito. Elas não substituem o SOFA, mas permitem suspeitar precocemente e iniciar medidas de suporte.
qSOFA, SIRS e NEWS: qual usar no departamento de emergência?
O qSOFA foi proposto junto com o Sepsis-3. Ele avalia três parâmetros simples: frequência respiratória ≥ 22, pressão arterial sistólica ≤ 100 e alteração aguda do nível de consciência. Se o paciente tiver dois ou mais, o risco de sepse é alto.

qSOFA: o “sofá de três assentos” representa PAS ≤ 100 mmHg, alteração do estado mental e taquipneia (FR ≥ 22). Se o paciente ocupar dois desses três assentos, o diagnóstico de sepse ganha alta especificidade. No entanto, pela baixa sensibilidade do score, a ausência de dois critérios não exclui sepse.
Mas atenção: o qSOFA é muito específico, porém pouco sensível. Ou seja, se ele acender o alerta, ótimo, você provavelmente estará diante de uma sepse. Mas se não acender, não dá para descartar.
E os antigos critérios da SIRS? Foram abandonados como definição, mas ainda são muito úteis como rastreio, justamente porque são altamente sensíveis. Pegam muitos pacientes que não têm sepse, mas dificilmente deixam escapar quem tem.
E há ainda o NEWS (National Early Warning Score), que combina parâmetros clínicos e tem se mostrado uma ferramenta equilibrada, com boa sensibilidade e boa especificidade. Estudos mostram área sob a curva de 0,91 — desempenho excelente para rastrear sepse na emergência.
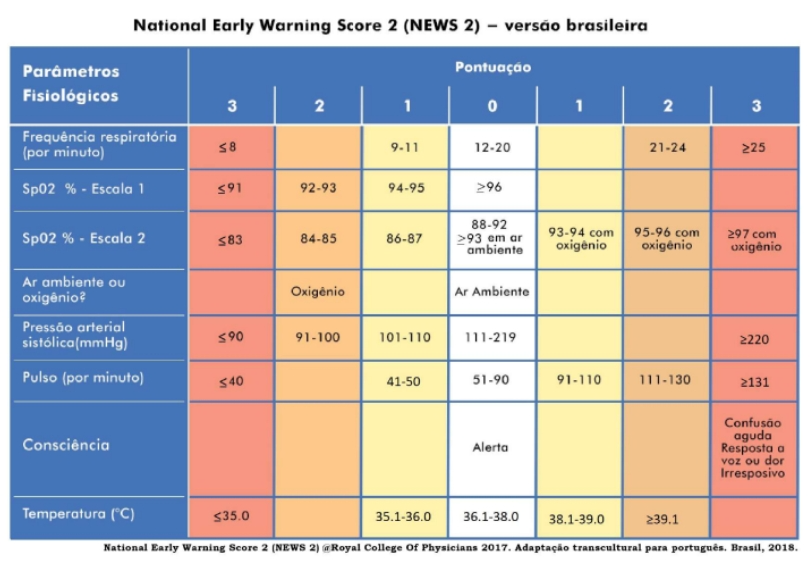
O Score NEWS utiliza apenas variáveis clínicas — frequência respiratória, saturação de O₂ (em ar ambiente ou com suplementação), pressão arterial sistólica, frequência cardíaca, nível de consciência e temperatura — atribuindo pontuação conforme a gravidade. Quando o escore é ≥ 4, apresenta alta acurácia para o diagnóstico de sepse na emergência, com sensibilidade semelhante à da SIRS e especificidade comparável à do qSOFA.
E aqui vai uma dica prática: você não precisa decorar todos esses scores. Todos eles — SOFA, qSOFA, SIRS e NEWS — estão disponíveis gratuitamente no Tera Emergência do app TeraQuiz, para cálculo rápido à beira-leito.
A transição do rastreio para o diagnóstico
Então, o raciocínio é assim: você começa com ferramentas de rastreio (SIRS, qSOFA, NEWS), não perde tempo, inicia condutas de suporte e coleta exames. Assim que os resultados chegam, calcula o SOFA completo e documenta no prontuário se o paciente tem sepse, choque séptico, choque séptico refratário ou até disfunção orgânica múltipla.
E nunca esqueça: junto com o diagnóstico, você precisa definir o foco da infecção. Pulmonar? Urinário? Abdominal? Cutâneo? Indeterminado? Essa decisão orienta a escolha do antibiótico empírico.
O impacto do diagnóstico precoce: cada hora importa
E aqui eu faço mais uma pergunta para você: qual é a importância real de diagnosticar sepse cedo?
A resposta é simples e brutal: tempo é vida.
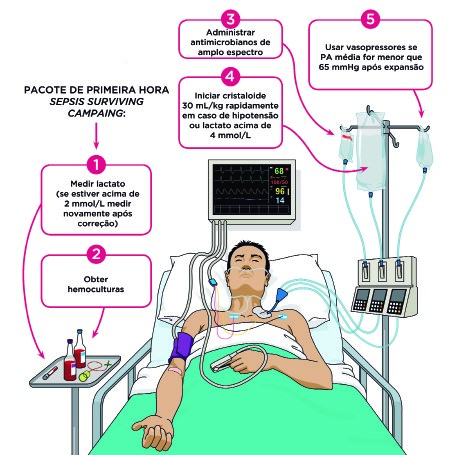
Bundle da primeira hora na sepse: coletar 2 hemoculturas antes do antibiótico, medir lactato precocemente, iniciar antimicrobiano de amplo espectro, administrar 30 ml/kg de cristalóide nas primeiras 3 horas e introduzir vasopressor sem demora quando necessário.
Cada hora de atraso no início da antibioticoterapia aumenta a mortalidade. É por isso que existe o famoso bundle da primeira hora:
- Coletar hemoculturas antes do antibiótico
- Dosar lactato
- Expandir volume com cristalóide isotônico
- Usar vasopressor se necessário
- Iniciar antibiótico de amplo espectro, adequado ao provável foco
Essas medidas simples, aplicadas rápido, reduzem drasticamente a mortalidade da sepse.
Conclusão: o que você deve levar para a beira-leito
Ao final dessa jornada, o que eu quero que você guarde é o seguinte: sepse não é infecção generalizada. É uma resposta inflamatória sistêmica desregulada, que leva à disfunção orgânica.
Para rastrear, use ferramentas rápidas: SIRS, qSOFA, NEWS. Para diagnosticar, use o SOFA completo. E nunca se esqueça do mais importante: agir cedo, porque cada minuto conta.
👉 Para tornar isso mais fácil, use o Tera Emergência no app TeraQuiz. Lá você calcula SOFA, qSOFA e NEWS à beira-leito, sem complicação, e pode se concentrar no que realmente importa: salvar vidas.
E se você quiser aprofundar ainda mais esse raciocínio clínico e ter acesso a uma formação completa, acesse o nosso curso extensivo Tera Emergência dentro do app TeraQuiz. Lá você encontrará milhares de questões originais com comentários e revisões em emergência, flashcards para revisão ativa, discussões semanais no Café com Emergência, nosso clube de casos clínicos, além de uma área exclusiva com calculadoras, diretrizes e artigos. Um espaço fantástico e completo, esperando por você.